
安心して抗がん剤治療を受けるために
抗がん剤治療の副作用とその対策
〜不妊のリスクと、妊孕性温存法〜
森 甚一
都立駒込病院内科
近年がんの治療成績が向上するとともに、「がん生存者」の生活の質についての議論が活発化してきています。なかでも、がん生存者がその後の人生で子供を持てるかどうかは大きなテーマの1つです。抗がん剤、放射線治療などは男性・女性患者にさまざまな程度で不妊のリスクをもたらしますが、その対策も年々進歩しています。
本稿では、がん患者さんが知っておくべき治療に伴う不妊のリスクと、妊孕性温存法(妊娠の可能性を残す方法)の最新事情につき解説します。
どのようながんで問題になるのか
比較的若年層に発症し、かつ根治が見込める悪性疾患で問題となります。具体的に女性では、乳がん、卵巣がん、男性では精巣上皮腫、精巣にできるホジキンリンパ腫などです。男女共通して悪性リンパ腫、急性白血病、慢性骨髄性白血病などの血液悪性腫瘍はときに造血幹細胞移植という超大量の抗がん剤、あるいは全身放射線照射を移植前治療に要し、この結果高率で不妊となります。
なぜ抗がん剤、放射線治療を受けると不妊になるのか
女性の卵巣には卵胞という卵子の元になる細胞が貯蔵されています。月経から14日前後に、この貯蔵庫から1個の成熟した卵胞中の卵子が放出され卵管を移動します(排卵)。このタイミングで膣から逆行してきた精子と出会えば受精が成立、受精卵が子宮まで移動して子宮内膜に定着(着床)すれば妊娠が成立します(図1)。
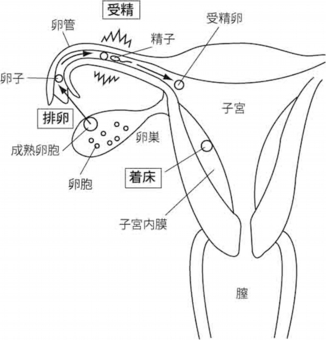
図1 受精→着床で妊娠が成立
精子と出会わない場合卵子は死滅し、受精卵を迎え入れるべく厚くなっていた子宮の内膜は、排卵から14日前後で壊れ、子宮から排出されます(月経)。このようなサイクルが繰り返され、女性の卵胞のストックは加齢とともに徐々に減っていき、50歳前後で底をついて月経が停止、すなわち閉経を迎えます。抗がん剤や、放射線はこの貯蔵されている卵胞の数を減少させ、早期閉経、不妊を引き起こします。
一方、男性では精子の元になる精原細胞は生涯にわたって分裂を繰り返します。化学療法によって増殖中の精原細胞が死ぬ、もしくは精子への成熟が停止することで、つくられる精子数が減少しますが、女性の卵胞のように数に限りがあるわけでないので、増殖能が維持される限り時間経過とともに精子数は回復する可能性が高いのですが、後述するように治療の種類や抗がん剤積算量に依存します。
どんな人がどんな治療で不妊になりやすいのか
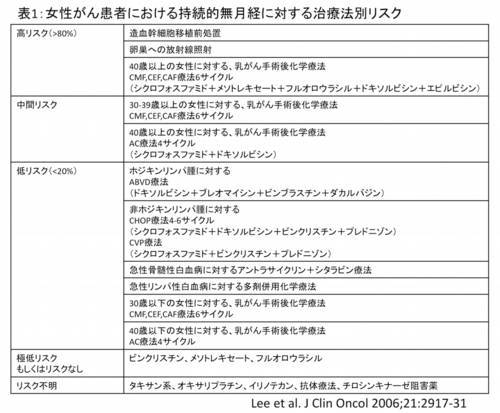
女性の場合、卵胞の貯蔵量が少ない人=高齢の女性ほど抗がん剤治療による不妊のリスクは高くなります。抗がん剤の中でもアルキル化剤(シクロフォスファミド、メルファラン)などは卵胞への毒性が強く、これらの抗がん剤の使用量がかさむほどに不妊の危険は増していきます(表1)。特にブスルファンとシクロフォスファミドの2剤による移植前治療の結果ほぼ100%、性腺遮蔽を行わない全身放射線照射とエンドキサンによる前治療では約90%の確率で不妊となります。
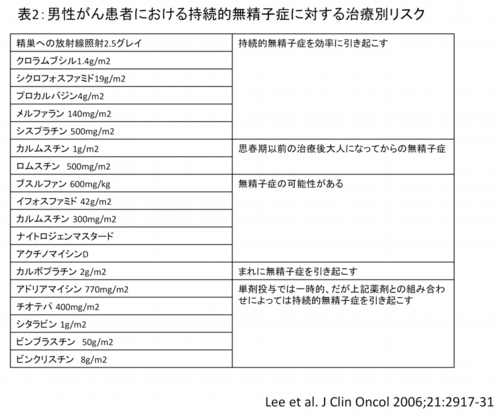
男性の場合は精原細胞が増殖能を持っているため、不妊のリスクは年齢には関係しないといわれています。表2に示すように精巣への直接的な放射線照射や、性腺毒性の強い抗がん剤の投与が積み重なってくると持続的な無精子症に陥ります。さらに、シクロフォスファミドorメルファラン+全身放射線照射による造血幹細胞移植前処置は精子の産生にとって最も脅威であり、8割が永続的な不妊となると報告されています。
妊孕性温存の実際
このように、がんの治療は不妊のリスクを負うことから、非がん患者に対する不妊治療の技術を応用し、がん生存者に妊娠する可能性を残す努力がなされてきました。
大きく分けて妊孕性温存には2つの戦略があります。1つは卵子、精子などを体外に取り出し保管した状態でがん治療を行うこと。もう1つは、体内に残された卵子精子を防御しながらがん治療を行うことです。
●男性
精子凍結法
1950年代から試みられており、最も歴史が古く確立された方法です。日本でも現在多くの施設で実施可能で、方法も簡便です。
ただし、精子の採取は治療開始前が望ましく、治療開始前の保存可能率が92%であったのに対して、治療開始後の採取では69%であり、保存可能であった精子も運動性の低下などが見られたと報告されています。
●女性
受精卵保存
受精卵は未授精卵子よりも凍結保存に対する安定性が高く、通常の体外受精と同様の妊娠率10~40%が確保されます。しかし、日本においては婚姻関係にある男性からの精子が必要となります。
卵子保存
未婚の女性では、未授精の卵子を採取、保存することになります。凍結技術が進歩したため受精卵保存に遜色ないレベルまで解凍後の卵子の質は向上し、解凍後生存率98%、受精率90%、妊娠率41%(移植数29件に対して妊娠12件)と報告されています。採卵誘発のための厳格なスケジューリングが必要ですが、これを原疾患の治療と並行して行わなければなりません。
また採卵には膣から細い針で卵巣を穿刺、吸引して卵子を取り出す必要があり、特に原疾患の治療によって白血球、血小板が低い場合などは出血、感染のリスクが高まります。いまだ確立された方法ではなく、現在臨床研究として限られた施設でのみ施行可能です。(www.apartonline.info/japan/)
卵巣保存
卵巣そのものを治療前に摘出し、治療終了後に移植する方法です。妊孕性のみならず、女性ホルモンを分泌する機能の保存も期待されます。デメリットとして、手術が必要であること、白血病など全身性に広がるがんの場合は腫瘍細胞が保存組織に残存し、移植後に再発する危険性があることです。現在、国内では順天堂大学産婦人科、聖マリアンナ医科大学病院にて臨床試験として実施可能です。
卵巣遮蔽全身放射線照射
前述のとおり、白血病の造血幹細胞移植の前処置として卵巣を含めた放射線の全身照射を行った場合、9割の患者さんが不妊に陥ります。少数例の報告ですが、卵巣を放射性非透過の金属で遮蔽することによって、妊孕性温存率は10%から80%程度にまで上昇させることができる可能性があります。
ただし、遮蔽によって造血組織を多く含む骨盤への照射線量も減少するため、再発率が増える懸念があります。したがって適応となる症例は慎重に選ばれなければいけません。現在は東京大学、自治医科大学さいたま医療センターにおいて臨床試験が進行中です。
卵巣・精巣抑制
GnRHアゴニストまたはアンタゴニストという一時的に排卵や精子産生を抑制する薬剤を用い、これらの組織の抗がん剤に対する感受性を下げることでダメージを低減する方法です。しかし、有効性に関しては近年否定的なデータが多く、これのみで妊孕性が温存されるということはありません。
患者さんが主体的に関わること
ほんの1カ月前まで元気に仕事をしていた若い方が、突然がんを告知され、現実を受け入れる準備もなくベルトコンベアーに乗せられたように治療に突入していく。白血病の診療に関わっているとそのような光景をしばしば目にします。白血病に限らずがんの初期治療は、ほとんどの場合規定のプロトコールに沿って進んでいくので、原疾患の治療については実際それでも大きな問題はないのですが、妊孕性温存に関しては患者さんが主体的に関わっていくことが実施の必須条件です。
これには2つの理由があります。
1つは、妊孕性温存の方法によっては原疾患の治療を妨げる危険があるためです。たとえば治療開始前、治療の合間で精子、卵子保存を計画した場合、抗がん剤のスケジュールが遅れる可能性があります。腫瘍医はこの遅れが原病の治療に与える影響を推し量り、患者さんに伝えます。最終的に患者さんはこのリスクと妊孕性温存の利益を天秤にかけてどちらをとるか決定しなければいけません。
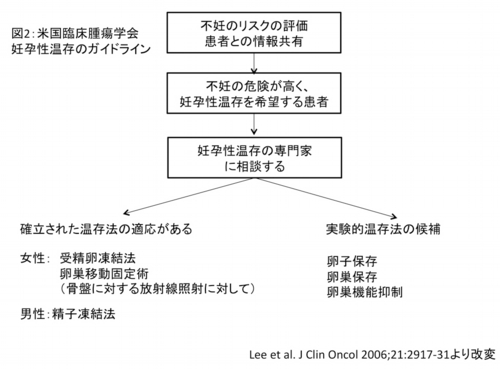
2つ目は、原病主治医から妊孕性温存に関する情報提供が不十分である可能性があるからです。図2は、米国臨床腫瘍学会が2006年に示した、臨床医が若年がん患者に対して妊孕性温存のためにとるべき行動の指針です。この指針を掲載された論文では、原病の主治医には治療にともなう不妊のリスクについて患者さんに説明し、温存の可能性について情報提供する責任があることが強調されています。
しかしながら、筆者らは同時に臨床医にこのことが浸透していない現状をも指摘しています。たとえば2002年のやや古い報告になりますが、米国において、約半数の腫瘍医は適応のある男性患者に対して25%以下の頻度でしか精子保存を提案しないとされています。
さらには、女性のがん生存者に対するアンケートで、「治療当時の主治医が妊孕性温存について適切に対応してくれたと感じるか?」という問いに対して、半数がNoと答えているということも驚きに値します。この状況は当然、医療者側の努力によって是正されるべきですが、現状がそのようであるならば患者さん自身も受け身ではいられないといえます。
いずれにしても妊孕性温存に関しては患者さんの意思表示が重要であり、それをもとに医療者側と密にコミュニケーションをとりながら進めていく必要があります。
終わりに
若い患者さんにとって、がんを告知されることの精神的ストレスは計り知れず、その状況の中で妊孕性のことまでを冷静に考えろとは酷な要求かもしれません。しかしながら、治癒可能ながんであるならばそれを信じ、治療終了後の生活を考えることは闘病の原動力ともなるでしょう。原病主治医、生殖医療専門医、そして患者さんが協力し合い、がんという災悪から生命が救われることのみならず、人生が救われることを目指すべきなのです。
(2012年4月20日発行 ライフライン21がんの先進医療vol.5より)
Life-line21 Topic
バックナンバー
 『ライフライン21 がんの先進医療』は全国書店の書籍売り場、または雑誌売り場で販売されています。以下にバックナンバーのご案内をさせていただいております。
『ライフライン21 がんの先進医療』は全国書店の書籍売り場、または雑誌売り場で販売されています。以下にバックナンバーのご案内をさせていただいております。
掲載記事紹介
 「ライフライン21 がんの先進医療」で連載されている掲載記事の一部をバックナンバーからご紹介します。
「ライフライン21 がんの先進医療」で連載されている掲載記事の一部をバックナンバーからご紹介します。
定期購読は受け付けておりません。
 「ライフライン21 がんの先進医療」は、VOL.57をもちまして終刊となりました。
「ライフライン21 がんの先進医療」は、VOL.57をもちまして終刊となりました。
全国がん患者の会一覧
 本欄には、掲載を希望された患者さんの会のみを登載しています。
本欄には、掲載を希望された患者さんの会のみを登載しています。
[創刊3周年記念号(vol.13)]掲載
がん診療連携拠点病院指定一覧表
 (出所:厚生労働省ホームページより転載)
(出所:厚生労働省ホームページより転載)
緩和ケア病棟入院料届出受理施設一覧

資料提供:日本ホスピス緩和ケア協会 http://www.hpcj.org/list/relist.html
先進医療を実施している医療機関の一覧表
 (出所:厚生労働省ホームページより「がん医療」関連に限定して転載)
(出所:厚生労働省ホームページより「がん医療」関連に限定して転載)
 詳しくはこちら
詳しくはこちら 詳しくはこちら
詳しくはこちら 詳しくはこちら
詳しくはこちら
 TOP
TOP 会社案内
会社案内 お問い合わせ
お問い合わせ ギャラリー
ギャラリー 書籍案内
書籍案内 Lifeline21 Topics
Lifeline21 Topics