
シリーズ 治療効果をプラスする「最新のがん治療」
~さまざまながん種に対する免疫細胞療法の効果~
第15回 メラノーマ
加藤洋一
新横浜かとうクリニック院長
新横浜かとうクリニックでは、通院抗がん剤治療や免疫細胞療法、温熱治療、がん遺伝子検査などを駆使し、がん患者さんへの治療を行っている。その治療のコンセプトは「治療効果をプラスする治療法がある」。つまり、標準治療に他の治療をプラスし、少なくとも生存率を70~80%まで引き上げることを目指しているのだ。その切り札の1つである免疫細胞療法として、樹状細胞がんワクチン(樹状細胞ワクチン療法)、活性化リンパ球療法、WT–1 CTL療法などを実践している。
本連載では、これらの免疫細胞療法がそれぞれのがん種にどのような効果をもたらしたのか、というがん種別の症例を治療方針と共に紹介していく。第15回は、希少がんであるメラノーマ(悪性黒色腫)を取り上げた。
メラノーマの特徴・標準治療
今回、取り上げるメラノーマ(悪性黒色腫)は、メラニン色素をつくり出すメラノサイトががん化した皮膚がんである。このがんは人種によって発生頻度の差があり、白人の発生が最も多く、日本人は10万人に1~2人とされている。
そのメラノーマのタイプには表在拡大型・末端黒子型・結節型・悪性黒子型の4つがある。
表在拡大型は、あらゆる年齢層の体幹、下腿に生じる。白人で最も多い病型で、紫外線照射が関係するとされている。
末端黒子型は、一般に青年から壮年期以降の足底や手足の爪に生じる。不整形の黒色斑で始まり、数カ月から数年を経て色素斑内に結節や腫瘤、潰瘍が発生する。日本人で最も多く、外的刺激が誘因になることもあると言われている。
結節型は、結節(直径1㎝以上の充実性の隆起)・腫瘤のみで色素斑が生じない病変である。メラノーマは腫瘍の厚さが予後に関係するので、この病型は一般に予後がよくない。
悪性黒子型は、高齢者の顔面に多く発生し、10年以上かけて、徐々に水平方向へと大きくなる。そして、病変内に腫瘤や潰瘍が生じる。その誘因は慢性の紫外線照射が関係すると言われている。
いずれにしても、メラノーマの多くは黒色調の色素斑、あるいは腫瘤で、ほくろとの区別が難しい場合がある。その診断は、左右非対称の不規則な形、病変の境界が不明瞭・不均一、色調に濃淡がある、大きさがやや大きい、表面が隆起しているなどの所見を総合的に加味して行われる。まれに無色素性黒色腫とよばれる赤色調の病変もあり、診断が難しい場合がある。
メラノーマの病期は、次の4つに分類される。
Ⅰ期:初発部位にのみ腫瘍があり転移がなく、腫瘍の厚さが1㎜以下のもの、あるいは厚さが1㎜を超えていても腫瘍表面の潰瘍がなく、それが2㎜以下のもの。
Ⅱ期:初発部位にのみ腫瘍があり転移がなく、初発部位における腫瘍自体の厚さが1㎜を超えていて2㎜以下であり、潰瘍を伴うもの、あるいは潰瘍の有無にかかわらず、2㎜を超えるもの(とくに厚さ4㎜を超えるものは要注意)。
Ⅲ期:次のいずれかが認められる場合。所属リンパ節(初発部位から最も近いリンパ節)に転移がある。初発部位の周囲、または初発部位から所属リンパ節までの間に皮膚転移や皮下転移がある。
Ⅳ期:所属リンパ節を越えた領域に皮膚転移、皮下転移、リンパ節転移があるもの、または内臓に転移があるもの。
こうしたメラノーマに対する外科療法には、メラノーマとその周囲の正常組織の一部を摘出する「広範囲局所切除術」、リンパ節を摘出してそのサンプル組織からがんの兆候があるか否かを調べる「リンパ節切除術」、手術中にセンチネルリンパ節(腫瘍からがんが最初に拡がると考えられるリンパ節)を摘出する「センチネルリンパ節生検」がある。
また、基本的に、メラノーマに放射線治療が奏功するケースはないとされている。ただし、骨転移の除痛や、転移に対して用いられる場合がある。
メラノーマへの化学療法は、近年になり、イピリムマブやニボルマブ、ベムラフェニブ、ダブラフェニブ、トラベチニブ、ペンブロリズマブといった薬剤が登場してきている。
メラノーマと免疫療法
標準治療を記した悪性皮膚腫瘍のガイドラインには、Ⅲ期・Ⅳ期、そして再発・転移予防に対する治療法のなかに、「免疫療法」が載っている。現在、メラノーマに対してもっとも期待されている治療は、分子標的薬と免疫細胞治療を併せた治療である。
免疫細胞は、細菌、ウイルス、がんを攻撃するために、さまざまな物質を分泌する。その一部がサイトカインと呼ばれ、1980年代に人工的に合成され、薬品として治療に使われるようになった。その最初が、リンパ球の増殖因子の「インターロイキン(IL)2」である。
1997年、アメリカ国立衛生研究所のローゼンバーグのグループは、大量IL–2療法に関し、CR(完全寛解・著効)+PR(部分寛解・有効)が15%前後、CRが6%という結果を出した。
その後、アメリカのピッツバーグのグループが、現在、ウイルス性肝炎で使われるインターフェロンが、インターロイキンよりリンパ球の活性化に効果的であるという臨床研究の結果を出し、2000年に5年生存率の9%改善という結果を出した。
その一方で、1995年、国立感染症研究所の赤川先生が静脈血から樹状細胞の誘導に成功した。この方法を用いて、1999年、東京大学医科研病院の山下先生のグループが、手術摘出自己腫瘍を使用した樹状細胞療法を実施し、コントロール率30%を示した。
現在のがんペプチドワクチンから1つ前のがんワクチンは、患者さんのがんからワクチンをつくる方法である。2004年、アメリカ国立衛生研究所のがんワクチン は、CR+PRが2・6%の効果例に留まった。
リンパ球治療は、1980年代に始まった。その後、2013年には、患者さんのがんからリンパ球を取り出して活性化培養してから投与するTIL(腫瘍浸潤リンパ球)治療が開発され、フランスの臨床試験でCR+PR32%の高い効果率を認めた。
そして、最新のがんワクチンであるがんペプチドワクチンは、がん患者さんのがんを必要とせず、適合性を一致させるだけで簡便に治療ができる。それに関し、2013年、イタリアの臨床試験では、「MAGE–3」というがんペプチドワクチンがCR+PR+SD(不変)26・3%というコントロール率を出すことに成功している。
患者さんのがんを取り出す必要がある治療は、成績が良好でもそれを受けられる患者さんが少ない。その点、当クリニックでは、ほぼすべての患者さんに適応するがんペプチドワクチンを用意し、がんペプチドワクチンの効果を上げる樹状細胞療法を併用する樹状細胞がんワクチンを4年前より実施し、約450人の患者さんに行った。当クリニックの樹状細胞がんワクチンは、全がんのコントロール率(CR+PR+SD)が63%、効果率(CR+PR)が25%を示している。
ちなみに、当院では、先述のTIL治療を進歩させた、がんペプチドワクチンと活性化リンパ球療法を併用したCTL治療(がん特異的リンパ球療法)も実施している。
樹状細胞がんワクチンの効果を高めるポイント
当クリニックで行っている樹状細胞がんワクチンは、がん細胞の抗原情報をがんペプチド(がんの特異的抗原)として認識する樹状細胞を用いた治療法である。その樹状細胞がんワクチンには、WT1–1、WT1–2、MUC1、HER2、AFPペプチドワクチン(αフェトプロテイン由来のペプチドワクチン)の5つがある。それらの使用法の用途はがん細胞の形態によって異なり、腺がんには4つのうちのどれかを、扁平上皮がん・小細胞がん・大細胞がんにはWT–1のみを使用している。
当クリニックでは、基本的に樹状細胞がんワクチンの接種は、2週間に1回ずつ計5回(3カ月間)を1コースとしている。そのコース中に、患者さんの免疫反応がしっかりとアップしているのかを調べる。そして、1コースが終了して2カ月以内に、さらにその3カ月後にCT検査を行い、治療効果の評価を行う。ちなみに、治療終了時点でそれほど効果が認められなくても、治療終了から3カ月後に著明な効果が認められるケースも多々ある。
また、樹状細胞がんワクチンは、患者さん自身が持っている免疫力をアップさせるので、他の治療法と併用しやすい。とりわけ、患者さんから採取したリンパ球を増強し、約1000倍に増やして体内に戻す活性化リンパ球療法との相性は抜群である。
樹状細胞がんワクチンの効果を高めるポイントは、その培養のために患者さんの体内から血液を採取する時期にある。抗がん剤は白血球を減少・損傷させるので、抗がん剤治療を受けている患者さんであれば、樹状細胞培養のための採血は次回の抗がん剤投与の直前、つまり白血球が最も多くて状態のいいときに行うのがベストである。
免疫細胞療法のメラノーマへの奏功例
当クリニックで免疫細胞療法を受ける患者さんの大部分が、ステージⅣか再発・転移のがんを抱えていた方々である。今回、ご紹介する4人の方々も、全員が進行性のメラノーマを抱えていた。
1つ目の症例の患者・Aさん(40歳代・女性)は、2013年1月に都内のがん専門病院において、膣原発悪性黒色腫の診断を受けた。すでに脳転移があり、ステージⅣと進行していた。同年2月、Aさんはガンマナイフを照射。翌3月に当クリニックを受診した。
当クリニックでは、原発巣のいちばん大きな箇所に、WT1–1/WT1–2樹状細胞がんワクチンと活性化リンパ球療法を1コース行った。すると、その部分のがんが消失した(写真1・2参照)。
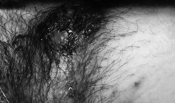
写真1 40歳代、女性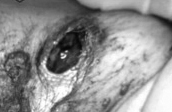
写真2 40歳代、女性
2つ目の症例の患者・Bさん(60歳代・女性)は、2009年11月、陰部に1・5㎝の黒色の腫瘍を見つけた。同年12月、地元の医療機関で生検をしたところ、悪性線維性組織球腫の診断を受けた。2010年3月には都内の基幹病院で、膣原発悪性黒色腫で、尿道浸潤・胸椎転移があることがわかった。手術適応はなく、翌4月に当クリニックを受診した。
当クリニックでは、5月から7月にかけてWT1–1/WT1–2樹状細胞がんワクチンを1コース行った。その結果、PET–CTでは膣部の原発巣と胸椎転移の状況が改善しているのが認められた(写真3参照)。
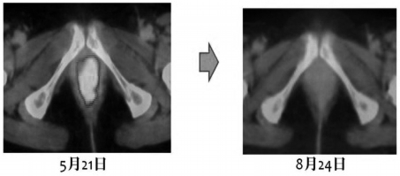
写真3 60歳代、女性
3つ目の症例の患者・Cさん(70歳代・女性)は、膣原発悪性黒色腫の局所再発を繰り返していた。2011年1月、病巣の切除が不能となり、また出血が多くなったため、当クリニックを受診した。
当クリニックにおいて成分採血後、他の医療機関で止血のための内腸骨動脈を塞栓した。そして、翌2月から4月にかけて、WT1–1樹状細胞がんワクチンを1コース行った。その結果、いちばん大きな10・9㎝の腫瘍が4・8㎝に退縮した(写真4参照)。
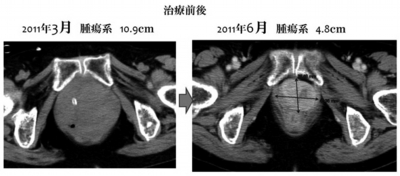
写真4 70歳代、女性
4つ目の症例の患者・Dさん(70歳代・女性)は、卵巣原発悪性腫瘍を発症させ、以後、局所再発を繰り返していた。さらに、胃と腹膜、骨盤にも転移が認められた。
2013年6月、当クリニックでは、WT1–1/HER2樹状細胞がんワクチンを1コース行った。その結果、胃の中のいちばん大きな11㎝あったがんが4・7㎝に退縮した(写真5参照)。
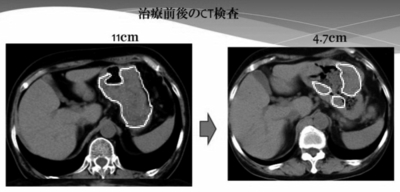
写真5 70歳代、女性
当クリニックが開業してから6年以上が過ぎた。この間、400人以上(大部分がステージⅣか再発・転移のがんを抱えていた)の患者さんに免疫細胞療法を行ってきた。がん種別で見ると多い順に、大腸がん、膵がん、胃がん、肺がん、乳がん、卵巣がん、食道がん、子宮がん、頭頸部がん、前立腺がん、肝がん……と続く。したがって、当クリニックにおいてメラノーマは決して症例が多いがん種ではない。それでも、他のがん種同様、今後も、進行性・難治性のがんを抱える患者さんの5年生存率50%(現在=38%)を目指し、治療効果をプラスする「最新のがん治療」を行っていく。
●新横浜かとうクリニック
神奈川県横浜市港北区新横浜2–6–13 新横浜ステーションビル8階
TEL:045(478)6180
FAX:045(478)6182
http://katoclinic.info
(2015年4月30日発行 ライフライン21がんの先進医療vol.17より)
Life-line21 Topic
バックナンバー
 『ライフライン21 がんの先進医療』は全国書店の書籍売り場、または雑誌売り場で販売されています。以下にバックナンバーのご案内をさせていただいております。
『ライフライン21 がんの先進医療』は全国書店の書籍売り場、または雑誌売り場で販売されています。以下にバックナンバーのご案内をさせていただいております。
掲載記事紹介
 「ライフライン21 がんの先進医療」で連載されている掲載記事の一部をバックナンバーからご紹介します。
「ライフライン21 がんの先進医療」で連載されている掲載記事の一部をバックナンバーからご紹介します。
定期購読は受け付けておりません。
 「ライフライン21 がんの先進医療」は、VOL.57をもちまして終刊となりました。
「ライフライン21 がんの先進医療」は、VOL.57をもちまして終刊となりました。
全国がん患者の会一覧
 本欄には、掲載を希望された患者さんの会のみを登載しています。
本欄には、掲載を希望された患者さんの会のみを登載しています。
[創刊3周年記念号(vol.13)]掲載
がん診療連携拠点病院指定一覧表
 (出所:厚生労働省ホームページより転載)
(出所:厚生労働省ホームページより転載)
緩和ケア病棟入院料届出受理施設一覧

資料提供:日本ホスピス緩和ケア協会 http://www.hpcj.org/list/relist.html
先進医療を実施している医療機関の一覧表
 (出所:厚生労働省ホームページより「がん医療」関連に限定して転載)
(出所:厚生労働省ホームページより「がん医療」関連に限定して転載)
 詳しくはこちら
詳しくはこちら 詳しくはこちら
詳しくはこちら 詳しくはこちら
詳しくはこちら
 TOP
TOP 会社案内
会社案内 お問い合わせ
お問い合わせ ギャラリー
ギャラリー 書籍案内
書籍案内 Lifeline21 Topics
Lifeline21 Topics